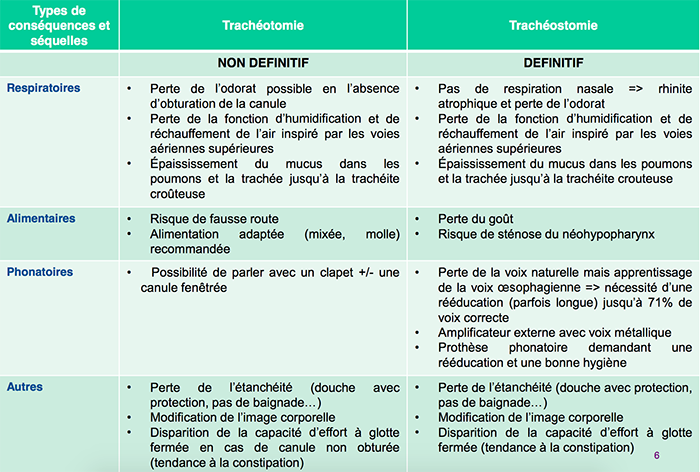
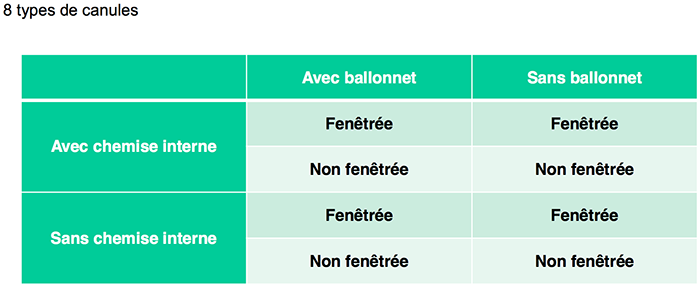
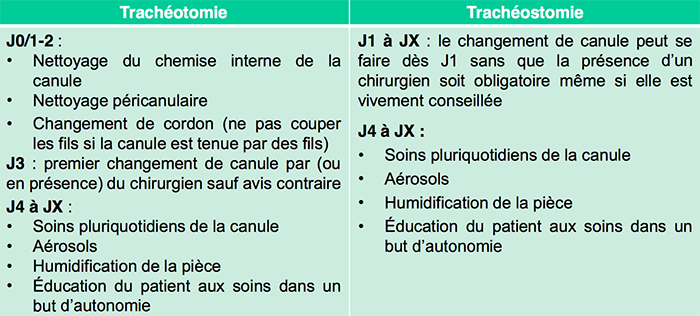
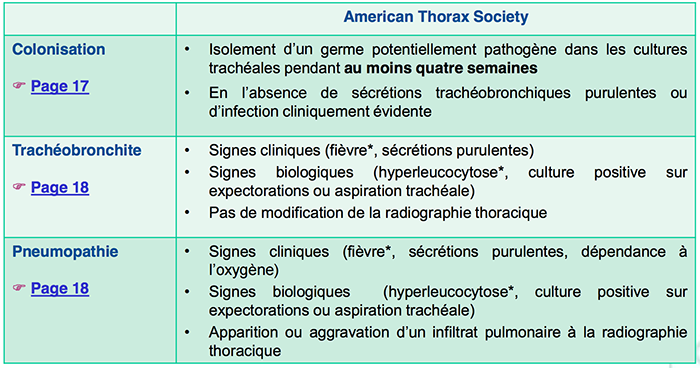
Coordination
Guillaume Buiret, ORL, Valence
Méthodologiste
Hélène Labrosse, Chef de projets, Lyon; Laura Gautheron, Chargée de projets, Lyon; Marjorie Dumont, Assistante projets, Lyon
Membres du groupe de travail
Nathalie Arantes, IDE, Lyon; Amélie Berthon, IDE, Lyon ; Christelle Collot, Orthophoniste, Val Rosay ; Christine Delaunay, Cadre de santé, Valence ; Laurence Digue, Oncologue, Bordeaux ; Eric Fretillière, ORL, Agen ; Bénedicte Leclere Condis, IDE, Lyon ; Marion Lalande, IDE HAD, Crest ; Chantal Madonna-Schlicklin, IDE coordinatrice, Bordeaux ; Catherine Monnet, Médecin coordonnateur HAD, Crest ; Nadège Rey, IDE HAD, Crest ; Nicholas Sedillot, réanimateur, Bourg en Bresse ; Virginie Woisard, ORL, Toulouse.
Relecteurs
Jean-Michel Badet, ORL, Besançon ; Emmanuel Bartaire, ORL, Lyon ; Alain Cosmidis, ORL, Lyon; Sylvie Desaleux, Présidente URPS Kiné Région Picardie ; Hervé Favoriti, Médecin Généraliste, Caluire et Cuire ; Tristan Ferry, Infectiologue, Lyon ; Robert Laurent, Médecin Généraliste, Alixan ; Patrick Manipoud, ORL, Chambéry ; François Mouawad, ORL, Lille ; Delphine Renard, IDE référente oncologie médicale, Valenciennes ; Jérôme Sarini, ORL, Toulouse ; Nicholas Sedillot, Réanimateur, Bourg en Bresse
Participants aux ateliers des J2R du 10/12/2015)
Estelle Chevalier, IDE HAD, Nantes ; Sylvie Danton, IDEl, Audun le Tiche ; Jean Christophe Faivre, Radiothérapeute , Nancy ; Catherine Fortin, Cadre ORL, Angers ; Laura Gautheron, Lyon; Didier Mayeur, Oncologue, Versailles ; Laurent Van Den Broucke, Médecin, Nantes